Paciente de 34 anos escreveu carta para as filhas e esposa antes de intubação
"Escrevemos a carta juntos, e a todo momento ele desesperado pedia para não deixá-lo morrer, prometer que ele não ia falecer. Mas ele faleceu três dias depois. Me marcou demais", relata fisioterapeuta que trabalha em UTI
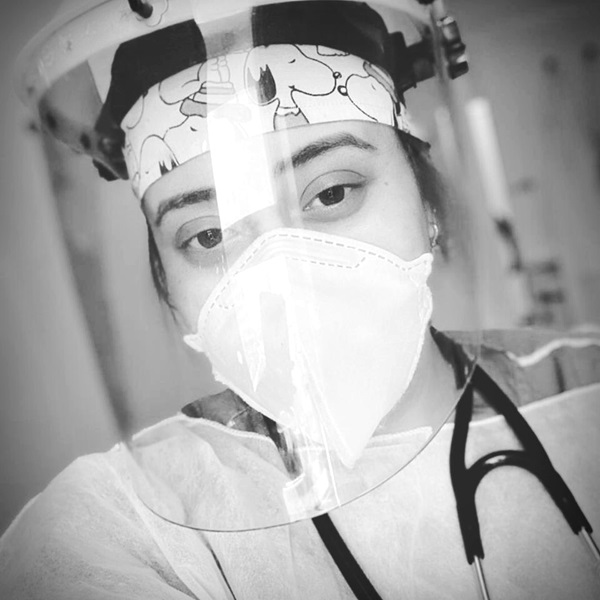
Bruna Alves, Viva Bem
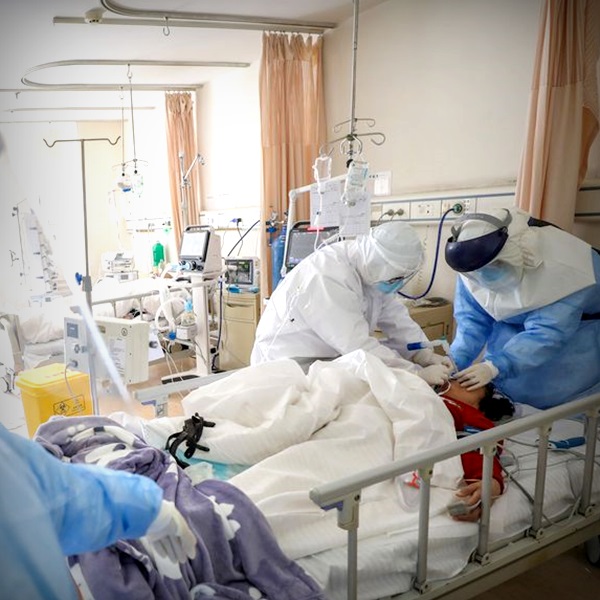
Aos 23 anos e prestes a terminar a faculdade de fisioterapia, Aline Martins Almeida Inácio estava preocupada em conseguir logo um emprego. No ano passado e recém-formada, a jovem, que mora na Praia Grande (SP), por falta de um, conseguiu dois, um no Hospital Irmã Dulce, na sua cidade e outro no Hospital Casa de Saúde de Santos. Ambos quando a pandemia já havia se instalado.
Hoje, com 24, ela conta que a rotina da escala é puxada: são 12 horas de trabalho em um hospital e 24 horas no outro. Normalmente, ela trabalharia um dia e folgaria dois, mas como trabalha em dois lugares, Aline descansa apenas algumas horas entre os plantões. E trabalho não falta. O Irmã Dulce está com ocupação total dos leitos de UTI.
Leia também:
“Chega de frescura. Vão chorar até quando?”, diz Bolsonaro após recorde de mortes
280 mil brasileiros morreram de ‘mimimi’ e de ‘frescura’
Fiocruz: “Brasil enfrenta maior colapso sanitário de sua história”
Leia a seguir o relato e as impressões da jovem que segue na linha de frente do combate ao novo coronavírus.
“Assim que chego no plantão, a primeira impressão que tenho é sobre a rotatividade por óbito que está muito maior do que a de alta, e isso está afetando ainda mais o psicológico.
A gente sai do último plantão com o paciente fora do tubo, faz a ventilação não-invasiva, que é um recurso que usamos para postergar a intubação, e daí ficamos na expectativa de que vai melhorar, mas o prognóstico já vem muito ruim, com uma tomografia muito feia, um quadro clínico ruim, alguns indicadores que não vai evoluir bem e, quando a gente volta, às vezes o paciente já está no tubo ou nem está mais no quarto, porque teve uma piora súbita e evoluiu para óbito.
Antigamente, a nossa média de idade era de 60, 70 anos, recentemente já tivemos caso de paciente com 22 e 23 anos na UTI. Hoje em dia não tem idade, não necessariamente a pessoa não ter comorbidade garante um prognóstico melhor. Não há mais acepção de pessoas.
E, além de a gente estar pegando várias escalas, a gente trabalha com vidas e acaba se apegando. Mas no começo o pessoal estava mais assustado e respeitava mais, e a gente teve uma primeira onda digamos que ‘mais suave’. Já agora os pacientes estão chegando mais graves e está tudo lotado.
Essa semana aconteceu um caso: um paciente de 34 anos, obeso e hipertenso, foi internado. Ele chegou com um certo desconforto respiratório e nós, da fisioterapia, aplicamos uma técnica de ventilação não-invasiva.
Peguei o plantão com esse paciente de manhã, e ainda dei umas bronquinhas porque ele não queria fazer por ser uma técnica um pouco desconfortável, mas fui orientando porque precisava. Ao final do plantão, a médica entrou no quarto e disse que ele precisaria ser intubado, porque o desconforto já estava moderado.
Ele se desesperou e pediu para escrever uma carta para as filhas pequenas, de nove e três anos, e para a esposa.
Ele escreveu antes da intubação, peguei uma folha de sulfite, e ele foi escrevendo comigo e com o médico. E pedia o tempo todo para a gente não deixá-lo morrer, prometer que ele não ia falecer… Esse paciente faleceu depois de três dias por piora do quadro.
Ele me marcou demais, mas a gente vê isso constantemente, e essa é a parte mais triste, porque nós temos muito contato com paciente.
O que está pegando para nós também é que o paciente já chega na UTI com muito medo, nervoso, chorando, abalado, porque o pessoal tem uma ideia errada de que vai para o tubo e não volta, que vai morrer lá. E a primeira coisa que a gente tem que abordar é o psicológico desse paciente antes de qualquer coisa.
Durante o tempo na UTI, o paciente não tem contato familiar. Tem paciente que chega a ficar 50 ou 60 dias na UTI, então a gente se apega, conversa, mas a angústia do paciente e dos acompanhantes acaba com a gente, isso pesa bastante.
Iniciei a minha vida profissional durante uma pandemia, e nem sei como vai ser a rotina de hospital sem essa correria toda.
Chego em casa e continuo conversando com os colegas sobre o que aconteceu no plantão, discutindo os casos, com toda aquela adrenalina, aquela energia. Demora para eu chegar em casa e deixar o hospital para trás —não é automático.”




